
【医師監修】子宮体がんの検査方法、結果について
今回は子宮体がん検査についてお伝えします。
今回は子宮体がん検査についてお伝えします。
子宮がん検査とは
子宮頸がん検査と子宮体がん検査がある
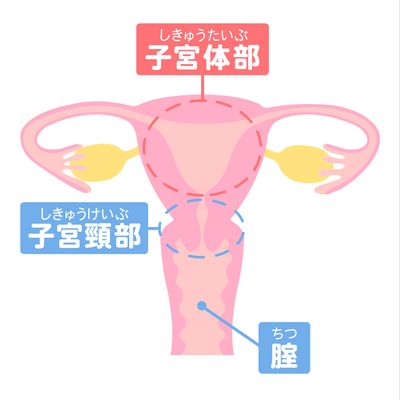
子宮がんには子宮頸部にできる「子宮頸がん」と子宮体部にできる「子宮体がん」があります。
© every, Inc.
通常、会社の健康診断や自治体で行われている「子宮がん検査」というと、「子宮頸がん検査」を指すことがほとんどです。
子宮頸がんは無症状で進行することが多いため、定期的な検診が必要とされています。
リスクや症状があるときに行う子宮体がん検査
子宮体がん検査は、痛みなどの検査に対する身体的な負担などから、疑わしいときに検査を行う施設が多くなっています。
以下のような場合は子宮体がんのリスクがあるため、子宮頸がん検診のときに同時に行うことがあります。
・過去6ヶ月以内に不正出血がある
(一時的な少量の出血、閉経後の出血、茶色のおりものなど)
・50歳以上の場合
・30歳以上で妊娠の経験がなく、月経(生理)が不規則の場合
・閉経後の人
・医師が必要と判断した場合(超音波検査で子宮内膜が厚くなっているなど)
特に閉経後の出血があり、ほかにもおりものの異常などの気になる症状があるときには、検診の時期にかかわらず婦人科・産婦人科への受診をおすすめします。
詳しい子宮体がんの原因や症状については以下の記事を参考にしてください。
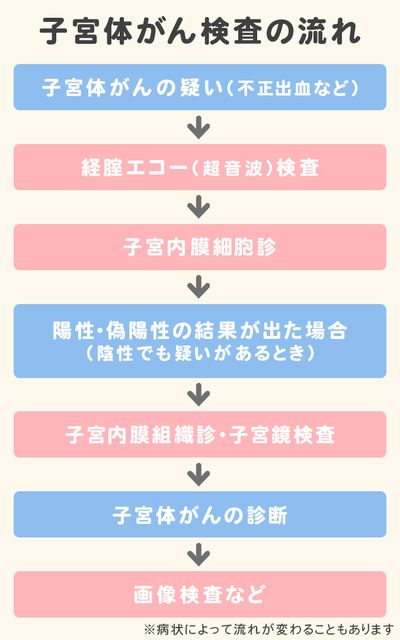
子宮体がん検査の方法や流れ
子宮体がんがあるかどうかは、エコー(超音波)検査や、細胞や組織をとって調べます。診断がついたあと、がんの広がりなどを調べるために、MRIやCTなどの画像検査を行います。
①経腟エコー(超音波)検査
腟(ちつ)の中に超音波を発生する機械を入れて検査します。
子宮体がんではおもに子宮内膜が厚くなっていたり、子宮筋層との境界があいまいになったりすることなどから確認できます。細胞診と合わせて初回から行いますが、エコー検査単独では子宮体がんの確定診断は行えません。
②子宮内膜細胞診
吸引チューブ、もしくは先端にブラシのついた専用の器具で子宮内膜の細胞をとります。顕微鏡で細胞に異常がないかどうかを調べます。
子宮内膜細胞診の結果
陰性、偽陽性、陽性の3段階で評価します。陽性、偽陽性の場合はさらに細かく分類され、精密検査に進みます。
陰性の場合でも数パーセントは子宮体がんのケースがあるため、月経以外での出血や異常なおりものがあるとき、医師がエコー検査で子宮体がんを疑ったときには次の検査である子宮内膜組織(そしき)診を行います。
③子宮内膜組織診
子宮内膜細胞診で異常があった場合に行います。
専用の器具を使用し、子宮内膜の組織を全体的にとります。
高齢などで子宮口が狭くなったりしているときには検査に痛みを生じやすいため、麻酔をかけて行う場合があります。
確実に病気の疑いのある組織をとれるように、子宮鏡(※)を利用しながら行うこともあります。
採取した部分のがん細胞のタイプや悪性度などがわかります。
※子宮鏡:子宮の中に、細い内視鏡を入れて子宮の内面を直接見る検査。
子宮内膜組織診の結果
がんには腺がんや扁平上皮(へんぺいじょうひ)がんなどのいくつかの型があります。子宮体がんはほとんどが腺がん(子宮内膜の腺細胞から発生するがん)とされています。腺がんはさらに細かな分類があり、中でも類内膜がんが80%以上を占めています。類内膜がんはエストロゲンが原因になっているⅠ型の子宮体がん(※)と考えられています。
※子宮体がんには女性ホルモンであるエストロゲンの影響によるⅠ型と、エストロゲンに関係しない遺伝性などによるⅡ型があります。
さらに組織検査はGrade1〜Grade3の3段階に分類されます。
Grade1(高分化型):成熟した細胞ががんになる。正常細胞に似ているので悪性度が低い。
Grade2(中分化型):高分化型と低分化型の中間。
Grade3(低分化型):未成熟な細胞ががんになる。増殖や転移が早く悪性度が高い。
④そのほかの検査
MRI(エムアールアイ/磁気共鳴画像検査)、CT(シーティー/コンピュータ断層撮影)、PET(ペット/陽電子放射断層撮影)などの画像検査があります。
MRIでは特に子宮体がんが子宮内膜にとどまっているかどうかや、周囲への広がりを画像検査で確認します。CT、PETでは全身の臓器やリンパ節などへの転移がないかどうかを確認します。
子宮体がんと診断された場合に治療計画を立てたり、治療後の再発の有無を確認したりするのに有効な検査です。
© every, Inc.
_______
子宮体がんの検査の方法やその流れ、結果についてお伝えしました。
検査には不安があるかもしれませんが、子宮体がんは早期に発見することで治療が可能な病気です。
もし、月経以外での出血やおりものの異常があるときには、子宮体がん検査についても医師に相談してみましょう。
参考:
・岡井 崇、綾部 琢哉(編集)、『標準産科婦人科学 第4版』医学書院、2011年
・市川喜仁(著)、『Q&Aでよくわかる「子宮体がん」』講談社、2018年
写真提供:ゲッティイメージズ
※当ページクレジット情報のない写真該当








